Την ανάγκη της βελτιστοποίησης της διαχείρισης του αίματος στην Ελλάδα και τον σχεδιασμό των απαιτούμενων δράσεων, με την αξιοποίηση των προτάσεων και των εμπειριών όλων των εμπλεκομένων, πολιτικών, επιστημόνων, γιατρών αλλά και ασθενών, πραγματεύεται αυτή η συνεδρία, έχοντας το βλέμμα στραμμένο στις βέλτιστες πρακτικές που εφαρμόζονται ανά τον κόσμο.

Με την έναρξη της συνεδρίας ο συντονιστής κ. Κυριάκος Σουλιώτης, Καθηγητής Πολιτικής Υγείας και Κοσμήτορας Σχολής Κοινωνικών και Πολιτικών Επιστημών στο Πανεπιστήμιο Πελοποννήσου έδωσε τον λόγο στον κ. Βασίλη Οικονόμου, Βουλευτή Ανατολικής Αττικής ΝΔ και Πρόεδρο της Διαρκούς Επιτροπής Κοινωνικών Υποθέσεων της Βουλής για έναν σύντομο χαιρετισμό.
Ο κ. Οικονόμου, εξέφρασε την ικανοποίησή του για τη συμμετοχή του σε αυτή τη συνεδρία, τονίζοντας ότι είναι ενθαρρυντικό το γεγονός ότι προσεγγίζουμε το θέμα των μεταγγιζόμενων όχι μόνο την εποχή όπου οι ανάγκες για αίμα είναι αυξημένες. Από την πλευρά της πολιτείας αναγνώρισε ότι υπάρχει η επιτακτική ανάγκη για υπηρεσίες με επίκεντρο τον ασθενή και τόνισε ότι η συμμετοχή των ασθενών στη χάραξη των πολιτικών είναι επιβεβλημένη. Αξιολόγησε ως βασικούς άξονες δράσης, την ενημέρωση, τις κατευθυντήριες οδηγίες των αναιμιών και της διαχείρισης αίματος, την αποτύπωση των αναγκών και των υποδομών, την έρευνα και την καινοτομία. Εξέφρασε ακόμη την ικανοποίησή του για το γεγονός ότι η Ελλάδα είναι μία από τις χώρες που συμμετέχει στη μελέτη Blood and Beyond και δήλωσε ότι περιμένει με ενδιαφέρον τις προτάσεις που θα προκύψουν από αυτή τη συνεδρία.
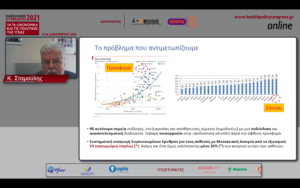
Τη Μελέτη Blood & Beyond, που αποτελεί ουσιαστικά μία δέσμη συστάσεων στην κατεύθυνση μιας Εθνικής Στρατηγικής για τη βελτιστοποίηση της διαχείρισης αίματος στην Ελλάδα, ανέλαβε κατόπιν να παρουσιάσει ο κ. Σουλιώτης, τονίζοντας τον ευρωπαϊκό χαρακτήρα του εγχειρήματος, αλλά και τη συμμετοχή όλων των εμπλεκομένων, στη χάραξη δράσεων, χαρακτηρίζοντάς τη ως μία «συμμαχία προθύμων». Ο στόχος, είπε, είναι να συμφωνηθούν κάποιες δράσεις άμεσης προτεραιότητας για τη διασφάλιση της διαθεσιμότητας του αίματος για τους μεταγγισιοεξαρτώμενους ασθενείς, αφενός μέσω της αύξησης της προσφοράς και αφετέρου μέσω του εξορθολογισμού και της βελτιστοποίησης της διαχείρισης του αίματος και στην Ελλάδα. Η διάρκεια των δράσεων ορίστηκε ως τριετής, ώστε να μην χαθεί το momentum και η αρχική ορμή όλων των εμπλεκομένων. Υπογράμμισε ότι το ζητούμενο ειδικά σε μία χώρα όπως η δικιά μας, η οποία έχει μεγάλες ανάγκες, είναι να βρούμε την ισορροπία ανάμεσα στην προσφορά και τη ζήτηση, αλλά το πρόβλημα αφορά όλη την Ε.Ε., όπου κάθε χρόνο γίνονται 25 εκ. μεταγγίσεις, ενώ οι δωρεές αίματος δεν υπερβαίνουν τα 20 εκ., οπότε άμεσα δημιουργείται ένα πρόβλημα διαθεσιμότητας.
Ο ομιλητής περιέγραψε την υφιστάμενη κατάσταση και ένα παγιωμένο σύστημα το οποίο δημιουργεί τόσο στρεβλώσεις όσο και ελλείψεις. Τόνισε τους παράγοντες που επηρεάζουν τη ζήτηση για μεταγγίσεις όπως η δημογραφική γήρανση, η οποία προκαλεί ελλείψεις στη δεξαμενή των αιμοδοτών, η αύξηση του επιπολασμού των χρονίων νοσημάτων, οι ολοένα και πιο σύνθετες επεμβάσεις που απαιτούν μεταγγίσεις, αλλά και η μετανάστευση πληθυσμών από χώρες στις οποίες οι αιμοσφαιρινοπάθειες ενδημούν. Ο κ. Σουλιώτης επέστησε την προσοχή στη μόνιμη ανασφάλεια που οι συνθήκες αυτές δημιουργούν στα συστήματα υγείας αλλά και στους ασθενείς που εξαρτώνται από μεταγγίσεις, με σοβαρές επιπτώσεις στην ψυχική τους υγεία.
Ο κ. Σουλιώτης αναφέρθηκε στις διαδικασίες που απαιτούνται για τη διασφάλιση της ποιότητας του αίματος που συγκεντρώνεται από δωρεές, τονίζοντας ιδιαίτερα την περιορισμένη διάρκεια ζωής του. Υπογράμμισε την ανάγκη αποφυγής της σπατάλης για να έχουμε καλύτερα αποτελέσματα, με τον ασθενή πάντα στο επίκεντρο. Είναι σημαντικό να ανιχνεύσουμε τους λόγους που μας οδηγούν στην ελάττωση της προσφοράς, ανέφερε, απομονώνοντας ως σημαντικότερο την επικοινωνία σε ομάδες στόχους, χρησιμοποιώντας σαν παράδειγμα την επιτυχημένη στρατηγική της επιχείρησης «Ελευθερία» για τον εμβολιασμό.
Ως προτεινόμενες δράσεις για τη βελτιστοποίηση της διαχείρισης, ανέφερε την προτυποποίηση της επαφής με τον αιμοδότη, με προγραμματισμό στα ραντεβού, σαφήνεια στις προϋποθέσεις συμμετοχής ή αποκλεισμού και σύστημα υπενθυμίσεων, χωρίς γραφειοκρατία, παρερμηνείες και καθυστερήσεις. Υπογράμμισε πως το ψηφιακό άλμα που έχει κάνει η χώρα τα τελευταία χρόνια, θα πρέπει να επεκταθεί και στον χώρο της αιμοδοσίας, με την ψηφιοποίηση, την εκκαθάριση και την επικαιροποίηση της βάσης δεδομένων του μητρώου των εθελοντών αιμοδοτών, αλλά και τη δημιουργία του Εθνικού Ενιαίου Μητρώου Συλλόγων Αιμοδοσίας για συντονισμό των δράσεων.
Για την επίτευξη του στόχου της αύξησης της προσφοράς, ο κ. Σουλιώτης επικεντρώθηκε στην παρέμβαση στην εκπαίδευση σε όλες τις βαθμίδες, με εκκίνηση από την πρωτοβάθμια, επέκταση στη δευτεροβάθμια και έμφαση στην τριτοβάθμια, όπου οι φοιτητές μπορούν να γίνουν οι καλύτεροι πομποί του μηνύματος της εθελοντικής αιμοδοσίας, ώστε να δημιουργήσουμε τον ενημερωμένο και συμμετοχικό πολίτη του μέλλοντος. Πρότεινε επίσης τη συνεργασία με τους ιατρικούς συλλόγους της χώρας ώστε να φτάσει η πληροφορία για την αιμοδοσία στους ασθενείς σε κάθε ιατρείο της χώρας, ανεξαρτήτως ειδικότητας.
Η διασφάλιση της ποιότητας και της λογοδοσίας είναι αναγκαίες για την επιτυχία των δράσεων, υπογράμμισε ο ομιλητής, με την εφαρμογή συγκριτικών δεικτών αποτελέσματος για κάθε δράση, ενώ πρότεινε την εισαγωγή του patient blood management στα προγράμματα σπουδών των σχετικών ΑΕΙ με παροχή κινήτρων για τη συμμετοχή. Παράλληλα, απαραίτητη είναι η εφαρμογή καθολικού συστήματος γεωγραφικής αιμοεπαγρύπνησης σε συνδυασμό με μία ηλεκτρονική πλατφόρμα ηλεκτρονικής υποβολής, αξιολόγησης και έγκρισης μεταμόσχευσης με την εφαρμογή κατευθυντηρίων οδηγιών, τη σημασία της συμμετοχής σε διεθνή δίκτυα και την σάρωση του ορίζοντα για αναζήτησης προϊόντων υποκατάστασης.
Κλείνοντας την ομιλία του ο κ. Σουλιώτης εκτίμησε ότι η συμμετοχή των δεικτών αποτελεσματικότητας του patient blood management στους δείκτες λειτουργίας των Γενικών Νοσοκομείων θα αποτελούσε ένα σημαντικό βήμα στην βελτιστοποίηση της διαδικασίας.
Στη συνέχεια και ως συντονιστής ο κ. Σουλιώτης έδωσε τον λόγο στον κ. Κώστα Σταμούλη, Επιστημονικό Διευθυντή του Εθνικού Κέντρου Αιμοδοσίας (Ε.ΚΕ.Α.) για να περιγράψει την εμπειρία του Ε.ΚΕ.Α.
Ο κ. Σταμούλης περιγράφοντας το πλαίσιο στο οποίο σήμερα κινείται η αιμοθεραπεία υπογράμμισε ότι υπάρχει η ανάγκη να σκεφτούμε «έξω από το κουτί» πού βρισκόμαστε τώρα και η μικρή εμπειρία του Ε.ΚΕ.Α. μέσα από μία πιλοτική δράση η οποία εφαρμόστηκε το 2018 κινείται ακριβώς προς αυτή την κατεύθυνση. Αυτό που χρειάζεται η αιμοδοσία και η διαχείρισή της είναι μία αλλαγή παραδείγματος ανέφερε ο ομιλητής. Η πανδημία του AIDS είχε διεθνώς θέσει στο επίκεντρο της αιμοδοσίας στη διασφάλιση της ποιότητας του προϊόντος. Τώρα είναι η ώρα για τη μεταφορά του επίκεντρου της διαδικασίας από το προϊόν στον ασθενή, επισήμανε ο κ. Σταμούλης. Αυτό πρακτικά σημαίνει ότι μέχρι τώρα ο στόχος μας ήταν η αιμοθεραπεία με προϊόντα αίματος και η διατήρηση των αποθεμάτων. Ήρθε όμως η στιγμή να εφαρμόσουμε το Patient Blood Management εστιάζοντας στις ατομικές ανάγκες του ασθενούς, μειώνοντας τις πιθανότητες για μετάγγιση του κάθε ασθενούς, τόνισε. Αυτό που σήμερα είναι το παγκόσμιο μήνυμα για τη διαχείριση αιμοθεραπείας είναι το “as low as reasonably achieved”, δηλαδή τόσο λίγο όσο τεκμηριώνεται ότι μπορεί να χρησιμοποιηθεί, υπογράμμισε.
Η διαχείριση αιμοθεραπείας (PBM) προσδιορίζει τον ασθενή που θα χρειαστεί μετάγγιση μέσα από μία διεπιστημονική, πολυπαραγοντική αλλά και εξατομικευμένη διαδικασία, μειώνοντας τις ανάγκες αλλογενούς μετάγγισης, ανέφερε ο ομιλητής, και αυτό είναι ιδιαίτερα κρίσιμο για την Ελλάδα, η οποία βρίσκεται σήμερα στην πρώτη θέση στις μεταγγίσεις στην Ε.Ε. σε σχέση με τον πληθυσμό, ακόμη κι αν εξαιρέσουμε τους πάσχοντες από μεσογειακή αναιμία. Ο κ. Σταμούλης επισήμανε ότι θα πρέπει να συνυπολογίσουμε και τους κινδύνους που εμπεριέχει μία μετάγγιση, οι οποίοι δεν αφορούν μόνο τα μεταδιδόμενα νοσήματα, αλλά γενικότερες παρενέργειες, και σύμφωνα με τα στοιχεία αιμοεπαγρύπνησης της Αγγλίας ο κίνδυνος θανάτου είναι 1 στα 125.000 χορηγούμενα προϊόντα αίματος. Στις παραμέτρους αυτές προστίθεται και το δημογραφικό πρόβλημα, το οποίο από τη μία μειώνει την δεξαμενή των αιμοδοτών, ενώ από την άλλη η γήρανση του πληθυσμού δημιουργεί ακόμη μεγαλύτερες ανάγκες για μεταγγίσεις, σημείωσε. Τέλος, σημαντικό παράγοντα αποτελεί το κόστος της μετάγγισης ως ιατρική πράξη, το οποίο είναι ιδιαίτερα υψηλό.
Εκτός όμως από την πρώτη θέση στις μεταγγίσεις, η Ελλάδα κατέχει και την πρώτη θέση σε προσφορά αίματος. Παρότι όμως υπάρχει αυτή την προσφορά, αντιμετωπίζουμε πρόβλημα στα αποθέματα, εξαιτίας του συστήματος συλλογής επεξεργασίας και αποθήκευσης του αίματος, το οποίο αναπτύσσεται σε 96 σημεία σε όλη τη χώρα μέσα από μία πολύπλοκη και αναποτελεσματική διαδικασία, με αποτέλεσμα σοβαρές ανισορροπίες στην εφοδιαστική αλυσίδα, υπογράμμισε. Έτσι καταλήγουμε να εισάγουμε ετησίως συμπυκνωμένα ερυθρά για τους ασθενείς με μεσογειακή αναιμία με κόστος 4 εκ. ευρώ, τα οποία καλύπτουν μόνο το 20% των αναγκών τους. Σύμφωνα με το σημερινό μοντέλο το 35% του αίματος προέρχεται από συγγενείς των ασθενών, κατηγορία που έχει καταργηθεί σχεδόν σε όλη την Ευρώπη , το 60% συλλέγεται με τοπικές πρωτοβουλίες μέσα από τους 3.500 συλλόγους αιμοδοτών, στην λογική του «συλλέγουμε για να έχουμε», ενώ το υπόλοιπο εισάγεται από το εξωτερικό. Ο συντονισμός αυτή της διαδικασίας στα 96 σημεία είναι πολύπλοκος και αναποτελεσματικός, επισήμανε ο κ. Σταμούλης.
Ήρθε η ώρα να περάσουμε από το τυχαίο στο οργανωμένο, σχολίασε ο ομιλητής και στη συνέχεια παρουσίασε το πιλοτικό πρόγραμμα που εφάρμοσε το Ε.ΚΕ.Α. για τη διαχείριση του αίματος. Σύμφωνα με αυτό, αναλύθηκαν στοιχεία από 15 υπηρεσίες αιμοδοσίας, τα οποία έδειξαν ότι χρειάζονταν 56 διαδρομές ημερησίως ανάμεσα στα 15 αυτά νοσοκομεία της Αττικής, για να μεταφερθούν οι μονάδες αίματος από το ένα στο άλλο, δημιουργώντας και ένα ιδιαίτερα υψηλό κόστος. Αν η διαχείριση γινόταν κεντρικά από ένα Εθνικό Κέντρο Αίματος, όπως γίνεται σε όλη την Ε.Ε. -στη συγκεκριμένη περίπτωση από το ΕΚΕΑ- και από 10 σημεία, θα χρειάζονταν 2 κυκλικές διαδρομές ανά ημέρα για την εξυπηρέτηση των ίδιων αναγκών, με τα ανάλογα αποτελέσματα στο κόστος αλλά και στην ποιότητα της διαδικασίας.
Χρειαζόμαστε 10 βήματα για τη βελτιστοποίηση της διαδικασίας, τόνισε ο κ. Σταμούλης: την Εθνική πρόβλεψη μεταγγίσεων, ώστε να υπολογίσουμε τις ανάγκες, τη δημιουργία βέλτιστου εθνικού και τοπικού αποθέματος, την οργάνωση των αιμοληψιών με βάση τις ανάγκες και τις προβλέψεις, την οργάνωση της Εθνικής Βάσης Αιμοδοτών και την ενεργοποίηση της εθνικής βάσης αιμοδοσίας σύμφωνα με τις ανάγκες, τη δημιουργία σταθερών κέντρων αιμοδοσίας έξω από τα νοσοκομεία, κεντρικό εθνικό έλεγχο για όλα τα στάδια της διαδικασίας και δημιουργία λειτουργικών και στρατηγικών αποθεμάτων, αλλά και τοπικό απόθεμα λειτουργίας για να φτάσουμε στο τελικό βήμα που είναι η μετάγγιση. Θα πρέπει να λειτουργήσουμε με βάση την αρχή: «δες την ανάγκη, δες τον άνθρωπο βρες τον τρόπο», κατέληξε ο κ. Σταμούλης.
Τον λόγο πήρε μετά ο κ. Αντώνης Καττάμης, Καθηγητής Παιδιατρικής Αιματολογίας-Ογκολογίας, Ιατρική Σχολή, Ε.Κ.Π.Α., για να αναλύσει την οπτική του θεράποντος ιατρού και τον τρόπο με τον οποίο οι γιατροί βιώνουν την ανάγκη για αλλαγές στο σύστημα της αιμοδοσίας στην Ελλάδα, με βάση πάντα τις ανάγκες των ασθενών τους, και συγκεκριμένα από τη θέση του διευθυντή της μεγαλύτερης μονάδας θαλασσαιμίας στη χώρα, στο νοσοκομείο «Αγία Σοφία». Ο κ. Καττάμης έκανε μία ιστορική αναδρομή στην αντιμετώπιση της θαλασσαιμίας από το 1946, όπου και λειτούργησαν τα πρώτα κέντρα μεταγγίσεων, τονίζοντας την μακροχρόνια επιβίωση των ασθενών που έχει επιτευχθεί τα τελευταία χρόνια.
Ο ομιλητής αναφέρθηκε στην ανάπτυξη των μεθόδων για την άρση της εξάρτησης από το αίμα που πραγματοποιούνται την τελευταία δεκαετία με στόχο να αντιμετωπίσουν τις σιδηρομακροχρόνιες βλάβες αλλά και να περιορίσουν τις καθημερινές θεραπείες αποσιδήρωσης στις οποίες υποβάλλονται οι ασθενείς. Οι ασθενείς με μεσογειακή αναιμία αντιμετωπίζουν μια σειρά προβλημάτων, που είναι η χρόνια αναιμία, οι μεταγγίσεις οι χρόνιες θεραπείες της αποσιδήρωσης και οι συννοσηρότητες, σε συνδυασμό με ένα συνεχόμενο stress και επιπλέον τα προβλήματα που προκύπτουν σε σχέση με την ηλικία, είπε ο κ. Καττάμης.
Στο επίκεντρο όλων αυτών βρίσκεται η μετάγγιση, η οποία πέρα των υπολοίπων προσθέτει και το πρόβλημα του χρόνου, όπου όπως έχει υπολογιστεί ένας ασθενής χρειάζεται 1,5 ώρα καθημερινά για να ολοκληρώσει τις σχετικές με τη μετάγγιση διαδικασίες και 1 ημέρα για τη μετάγγιση αυτή καθ’ εαυτή, επισήμανε. Κατά συνέπεια, οι μεταγγισιοεξαρτώμενοι ασθενείς εμφανίζουν χειρότερη απόδοση στα tests που αφορούν την εκτίμηση της ποιότητας της ζωής τους σε σχέση με αυτούς που δεν μεταγγίζονται, υπογράμμισε.
Μια ακόμη σημαντική παράμετρος για τη χώρα μας είναι το γεγονός ότι η επάρκεια του αίματος δεν θεωρείται δεδομένη. Αυτό είναι κάτι που επέτεινε η πανδημία και το βίωσαν οι ασθενείς μας, ανέφερε ο κ. Καττάμης. Συνεπώς, από την πλευρά των κλινικών το ενδιαφέρον εστιάζεται στην επάρκεια αλλά και στην ποιότητα του αίματος, γνωρίζοντας ότι το φρέσκο αίμα κυκλοφορεί πολλές περισσότερες ημέρες στον οργανισμό σε σχέση με αυτό που χορηγείται λίγο πριν από τη λήξη του, υπογράμμισε.
Κατόπιν, ο ομιλητής αναφέρθηκε στις επιπτώσεις για τους ασθενείς όταν δεν υπάρχει αποτελεσματικότητα στο σύστημα, οι οποίες είναι οργανικές αλλά και ψυχολογικές. Μελέτες δείχνουν ότι το 50% των μεταγγισιοεξαρτώμενων ασθενών εμφανίζει ψυχολογικά προβλήματα, ένας στους 3 εμφανίζει σοβαρό άγχος ενώ ένας στους 7 σοβαρή κατάθλιψη. Επιπτώσεις υπάρχουν και στη λειτουργία του συστήματος όταν δεν υπάρχει επάρκεια, με διαταραχές στα σχέσεις όλων των εμπλεκομένων και αύξηση φόρτου εργασίας.
Ο κ. Καττάμης παρουσίασε δύο πολύ μεγάλες μελέτες από τον τομέα της παιδιατρικής ογκολογίας, οι οποίες συγκέντρωσαν στοιχεία από τα κέντρα περίθαλψης παιδιατρικών ογκολογικών ασθενών. Σύμφωνα με τις μελέτες, κατά τη διάρκεια της πανδημίας, πέρα από τις υπόλοιπες καθυστερήσεις, υπήρξαν σοβαρές ελλείψεις αίματος σε ποσοστό 50%, ακόμη και τα πιο προηγμένα κράτη.
Στη συνέχεια ο κ. Καττάμης παρέθεσε ορισμένες προτάσεις αναφορικά με τη δυνατότητα συμβολής των κλινικών γιατρών στη μείωση της ζήτησης του αίματος. Αυτό θα μπορούσε να συμβεί με αναπροσαρμογή των δεδομένων και των οδηγιών σε σχέση με την ανάγκη για μετάγγιση, αλλά και με τη χρήση ενναλακτικών θεραπειών που μειώνουν τις ανάγκες σε αίμα. Αναφέρθηκε επίσης σε ένα καινούριο προϊόν με δραστική ουσία τη luspartecept, το οποίο έδειξε ότι για τους ασθενείς που αντέδρασαν θετικά, μέσα σε ένα χρόνο μειώθηκαν κατά 9 οι ημέρες νοσηλείας και χορήγησης αίματος, με αντίστοιχα θετική επίπτωση στους δείκτες ποιότητας ζωής. Η βελτίωση ήταν ακόμη σημαντικότερη όταν οι ασθενείς μπόρεσαν να απεξαρτηθούν πλήρως από τις μεταγγίσεις.
Καταλήγοντας ο κ. Καττάμης υπογράμμισε ότι η πανδημία επέτεινε σημαντικά το πρόβλημα της επάρκειας του αίματος, με τη διατάραξη της αλυσίδας της αιμοδοσίας να έχει πολλαπλές επιπτώσεις στο σύστημα και τους ασθενείς. Η εφαρμογή μεθόδων για τη μείωση των αναγκών κρίνεται απαραίτητη, πρόσθεσε.
Από την πλευρά των ασθενών τον λόγο πήρε ο κ. Βασίλης Δήμος, ο οποίος εξέφρασε την ικανοποίησή του για την συμμετοχή της χώρας στη Μελέτη Blood and Beyond, για τις προτάσεις που παρουσιάστηκαν από όλους τους ομιλητές για την βελτιστοποίηση του συστήματος και την διασφάλιση της επάρκειας από εθελοντικό αίμα. Εξέφρασε την ευχή η πολιτεία να υλοποιήσει αυτό το μεταρρυθμιστικό πλαίσιο.
Ο κ. Δήμος επικεντρώθηκε στην εμπειρία των ασθενών από το σύστημα μέχρι τώρα και προσπάθησε να μεταδώσει τα συναισθήματα που βιώνει ένας ασθενής όταν ακούει από τον γιατρό του τη φράση «μην έρχεσαι, δεν υπάρχει αίμα τώρα», πώς αυτό επιδρά στην ψυχολογία του, το άγχος και η αίσθηση του τέλους που του δημιουργείται όταν παρακολουθεί την αιμοσφαιρίνη του να πέφτει χωρίς να υπάρχει ορίζοντας για την επόμενη μετάγγιση.
Παλαιότερα οι ανάγκες για αίμα καλύπτονταν από το συγγενικό περιβάλλον, τώρα όμως αυτό δεν είναι δυνατό, ανέφερε ο κ. Δήμος, και υπογράμμισε ότι η ευθύνη εξεύρεσης αίματος δεν μπορεί να βαρύνει στον ασθενή, αν και αυτό συνέβη συχνά μέσα στην πανδημία. «Τα ραντεβού μας, από δύο μηνιαίως έγιναν 5 και 6 και αυτό είχε σαν αποτέλεσμα να μην μπορούμε να συμμετάσχουμε σε καμία κοινωνική δραστηριότητα, να προγραμματίσουμε τη ζωή μας και φυσικά είχε πολλές επιπτώσεις στην κατάσταση της υγείας μας», έδωσε την προσωπική του μαρτυρία ο κ. Δήμος.
Με βάση τους αριθμούς, μπορούμε να καταφέρουμε να συλλέξουμε το απαραίτητο αίμα, ακόμη και χωρίς εισαγωγές από το εξωτερικό, είπε ο ομιλητής. Πρέπει όμως να επικεντρωθούμε στον βέλτιστο τρόπο διαχείρισής του, ούτως ώστε ο κάθε θαλασσαιμικός να έχει την ποσότητα που χρειάζεται, στον κατάλληλο χρόνο, κατέληξε ο κ. Δήμος.
Τη συνεδρία έκλεισε η κ. Ιωάννα Μυρίλλα, Γενική Γραμματέας του Πανελληνίου Συλλόγου Πασχόντων από Μεσογειακή Αναιμία και Δρεπανοκυτταρική Νόσο, ξεκινώντας με τη δυσάρεστη διαπίστωση ότι δεν υπάρχουν αλλαγές σε σχέση με την περσινή κατάσταση, η οποία ίσως και να έχει χειροτερέψει, ακολουθώντας και αυτή την πορεία της πανδημίας.
Η ομιλήτρια υπογράμμισε τη βασική αρχή που πρέπει να τηρείται, το αίμα και τα συστατικά του να έχουν συγκρίσιμα χαρακτηριστικά ποιότητας και ασφάλειας σε όλο το μήκος της εφοδιαστικής αλυσίδας μέχρι τη μετάγγιση, σε όλη την Ε.Ε. Επιβεβαίωσε τη διαπίστωση των προηγούμενων ομιλητών ότι το σύστημα στην Ελλάδα έχει φτάσει στα όριά του και δεν μπορεί να ανταποκριθεί στις ανάγκες των ασθενών, με αποτέλεσμα την υπομετάγγισή τους, με όλες τις συνέπειες για την υγεία τους.
Είναι η ώρα για αλλαγές και το Ε.ΚΕ.Α. έχει το σχέδιο σύμφωνα με το οποίο μπορούμε να προχωρήσουμε, τόνισε η κ. Μυρίλλα. Ωστόσο τα προβλήματα είναι πολλά και συσσωρευμένα ενώ η πανδημία πρόσθεσε ακόμη περισσότερα. Στη συνέχεια, πρότεινε κάποια άμεσα βήματα, όπως τη δημιουργία αιθουσών αιμοληψιών εκτός νοσοκομείων και την αντιμετώπιση του εθελοντή αιμοδότη με έναν επαγγελματικό τρόπο. Ειδικότερα, μέσα από την εκπαίδευση τόσο του πληθυσμού, όσο και του προσωπικού που θα έρθει σε επαφή μαζί του, ώστε να υπάρχει σταδιακή απεμπλοκή από τα πρόσωπα του συγγενικού και του φιλικού περιβάλλοντος. Επιπλέον, χρειάζεται ένα συγκεκριμένο πλαίσιο λειτουργίας για τους 3.500 συλλόγους εθελοντών αιμοδοτών στη χώρα μας. Ο κατακερματισμός του συστήματος αιμοδοσιών οδηγεί και σε μία υπερβολική αύξηση του κόστους, σχολίασε, αναφέροντας το παράδειγμα της Ελβετίας, η οποία διαθέτει έναν σύλλογο εθελοντών αιμοδοτών με τοπικά παραρτήματα, και εκεί η μονάδα αίματος έχει κόστος 165€ ενώ στην Ελλάδα στοιχίζει 365€.
Η κ. Μυρίλλα έθιξε επίσης το ζήτημα της γήρανσης του προσωπικού και επισήμανε την ανάγκη μίας συνολικής αντιμετώπισης από την πολιτεία με νομοθετικές παρεμβάσεις και οικονομικούς πόρους. Τέλος, εξέφρασε την προσδοκία οι νέες θεραπείες που υπάρχουν να εφαρμόζονται με γρήγορες διαδικασίες και χωρίς εμπόδια, ώστε να μειώνεται η εξάρτηση από τις μεταγγίσεις και να βελτιώνεται η ποιότητα ζωής των ασθενών.