Η εποχή της πληροφόρησης στην υγεία ξεκίνησε και μπορεί να προχωρήσει· υπάρχει και διάθεση από όλους τους εμπλεκόμενους και χρηματοδότηση, αυτό που κυρίως λείπει είναι το νομοθετικό πλαίσιο για την παροχή υπηρεσιών και την αποζημίωσή τους.

Αυτό ήταν το κύριο μήνυμα που εξήχθη από τη συνεδρία «Ψηφιακές λύσεις για απομακρυσμένη φροντίδα: Συζήτηση για την πρόσβαση & αποζημίωση», όπως το συνόψισε ο κ. Γεώργιος Ελευθερίου, Αγγειοχειρουργός, Γενικός Γραμματέας του Πανελληνίου Ιατρικού Συλλόγου (Π.Ι.Σ.), που συντόνισε τη συζήτηση μαζί με τον κ. Αλέξανδρο Μπέρλερ, Δρ, IHE Service Director, IHE Europe, HL7 Hellas Vice Chair.
Τις εργασίες της συνεδρίας ξεκίνησε ο κ. Αντώνης Μπίλλης, Δρ, Ηλεκτρολόγος Μηχανικός & Μηχανικός Η/Υ, PhD, Μεταδιδακτορικός Ερευνητής στο Εργαστήριο Ιατρικής Φυσικής και Ψηφιακής Καινοτομίας της Ιατρικής Σχολής Α.Π.Θ., με την ομιλία «Η απομακρυσμένη φροντίδα (telecare) στην υπηρεσία του πολίτη στην Ευρώπη».
Ο κ. Μπίλλης παρουσίασε δύο παραδείγματα ερευνητικών δράσεων από την Ευρώπη, το LifeChamps project για την ανάπτυξη ψηφιακών λύσεων απομακρυσμένης φροντίδας για ηλικιωμένους ασθενείς με καρκίνο και το Relief project για την ανάπτυξη ψηφιακών λύσεων απομακρυσμένης φροντίδας για ασθενείς με χρόνιο πόνο.
Το LifeChamps project αποτελεί μία σύμπραξη ευρωπαϊκών φορέων, η οποία έχει τριετή διάρκεια, βρίσκεται σήμερα στο 2o έτος εφαρμογής της, και δημιουργήθηκε με αφορμή την αναγνώριση του ελλείμματος που υπάρχει στη φροντίδα των ηλικιωμένων ασθενών με καρκίνο. Το δημογραφικό πρόβλημα στην Ευρώπη και η γήρανση του πληθυσμού έχουν οδηγήσει σε σημαντική αύξηση των καρκινοπαθών ασθενών ηλικίας άνω των 60 ετών, των οποίων τα ιδιαίτερα χαρακτηριστικά ωστόσο δεν λαμβάνονται υπόψη κατά την παροχή υπηρεσιών υγείας, εξήγησε ο ομιλητής.
Στόχος του έργου είναι η βελτίωση της πρόσβασης και η ισότητα στην παροχή φροντίδας υγείας και αποτελεί μία προσπάθεια να βρεθεί λύση στο πρόβλημα που αντιμετωπίζουν οι ηλικιωμένοι ασθενείς με καρκίνο, μέσω της δημιουργίας υποδομής μεγάλων δεδομένων και της εφαρμογής μεθόδων τεχνητής νοημοσύνης.
Η ανάπτυξη της εφαρμογής χρησιμεύει για τη συλλογή δεδομένων του ασθενή, ενώ προσφέρει επίσης εκπαιδευτικό υλικό για την αυτοδιαχείριση του ασθενή, καθώς και συμβουλευτικά μηνύματα. Ενσωματώνει τη χρήση (μη παρεμβατικών) αισθητήρων για την παρακολούθηση δεικτών της ποιότητας ζωής του ασθενή, πλεονέκτημα που μπορεί να αυξήσει την εμπιστοσύνη των κλινικών ιατρών σχετικά με τη χρησιμότητα του εργαλείου στην πράξη. Περιλαμβάνει επίσης και ένα dashboard για τον ιατρό, όπου συλλέγονται οι πληροφορίες, ώστε ο ιατρός να μπορεί να σχεδιάσει ένα εξατομικευμένο σχέδιο θεραπείας για τον ασθενή του ή ακόμη και να εξάγει στατιστικά δεδομένα.
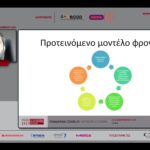
Το Relief project για ασθενείς με χρόνιο πόνο βασίζεται στο προτεινόμενο μοντέλο φροντίδας των ασθενών και περιλαμβάνει την παρακολούθησή τους με μια έξυπνη εφαρμογή, που διαθέτει δικλείδες για την ασφαλή ανταλλαγή δεδομένων με στόχο την προστασία των προσωπικών δεδομένων. Περιλαμβάνει την Αξιολόγηση των Μοτίβων Πόνου, χρησιμοποιεί αισθητήρες και συλλέγει πληροφορίες για το πώς επιδρά ο πόνος στην καθημερινότητα των ασθενών, καθώς και δεδομένα σχετικά με την ανίχνευση ανεπιθύμητων ενεργειών των φαρμάκων, τη συμμόρφωση των ασθενών στη θεραπεία τους και την παρακολούθηση της πορείας του πόνου, προσφέροντας στο θεράποντα ιατρό τη δυνατότητα σχεδιασμού ενός εξατομικευμένου πλάνου διαχείρισης του πόνου για κάθε ασθενή, ενώ επιπλέον διαθέτει δυνατότητα καθοδήγησης του ασθενή για αυτοφροντίδα με την αποστολή συμβουλών και ειδοποιήσεων.
Οι τεχνολογίες αυτές αποτελούν ένα δίαυλο επικοινωνίας μεταξύ των ασθενών και των ιατρών, επισήμανε ο κ. Μπίλλης. Η σύμπραξη των ατόμων που αναπτύσσουν τις ψηφιακές τεχνολογίες με τους τελικούς χρήστες των εργαλείων αυτών, τους ιατρούς και τους ασθενείς, αποτελεί φυσικά ουσιαστικό προαπαιτούμενο για την πλήρη αξιοποίησή τους, κατέληξε ο ομιλητής.
Τη σκυτάλη έλαβε η κ. Χριστίνα Γεωργακοπούλου, ΠΕ Πληροφορικής, MSc, Προϊσταμένη Διεύθυνσης Πληροφορικής στον Εθνικό Οργανισμό Παροχής Υπηρεσιών Υγείας (ΕΟΠΥΥ), η οποία στην εισήγησή της με θέμα «Aπομακρυσμένη πρόσβαση στις υπηρεσίες υγείας στην εποχή της COVID-19 – η αρχή», περιέγραψε τις δράσεις και τα μέτρα που έλαβε ο ΕΟΠΥΥ ώστε να προσφέρει στους ασφαλισμένους ασφαλή, απομακρυσμένη πρόσβαση στις υπηρεσίες υγείας στην εποχή της πανδημίας.
Η πανδημία αποτέλεσε πρόσκληση για την ομαλή λειτουργία και συνέχιση των υπηρεσιών του ΕΟΠΥΥ, ανέφερε η ομιλήτρια. Τα πρώτα από τα μέτρα που υλοποιήθηκαν με στόχο την όσο το δυνατόν μεγαλύτερη ασφάλεια του πληθυσμού αφορούσαν στα Φαρμακεία του ΕΟΠΥΥ. Για την αποφυγή συνωστισμού των ασφαλισμένων, προσφέρθηκε η δυνατότητα παραλαβής των Φαρμάκων Υψηλού Κόστους (συγκεκριμένες ασφαλώς κατηγορίες μη ενέσιμων φαρμάκων) από ιδιωτικά φαρμακεία, κατόπιν επιλογής του ασφαλισμένου στην εφαρμογή που αναπτύχθηκε. Ο ασφαλισμένος έχει επίσης τη δυνατότητα παραλάβει τα φάρμακα από το Φαρμακείο του ΕΟΠΥΥ κατόπιν προγραμματισμένου ραντεβού, μέσω της πλατφόρμας, και παραλαβής «ηλεκτρονικού εισιτηρίου», χωρίς να χρειάζεται πλέον να περιμένει σε ουρές για να εξυπηρετηθεί, πρόσθεσε.
Αντίστοιχα, για τις υπηρεσίες υγείας, δόθηκε επίσης η δυνατότητα στους ασφαλισμένους να κλείνουν ραντεβού στις Περιφερειακές Διευθύνσεις του ΕΟΠΥΥ. Επιπλέον, αναπτύχθηκαν υπηρεσίες για την απο-υλοποίηση των γνωματεύσεων (άυλη, ηλεκτρονική γνωμάτευση), όπου δεν απαιτείται επίσκεψη του ασφαλισμένου στον ιατρό ή στον ΕΟΠΥΥ για αποζημίωση, καθώς όλα γίνονται ηλεκτρονικά.
Σε συνεργασία με την Ενιαία Ψηφιακή Πύλη της Δημόσιας Διοίκησης, συνέχισε η κ. Γεωργακοπούλου, εφαρμόσθηκε επίσης ηλεκτρονική υποβολή ατομικών αιτημάτων ΕΟΠΥΥ για αποζημιώσεις, όπου ο ασφαλισμένος έχει τη δυνατότητα να παρακολουθεί την κατάσταση του αιτήματος σε πραγματικό χρόνο, από την υποβολή του έως την πληρωμή. Μία ιδιαίτερα σημαντική εφαρμογή που αναπτύχθηκε και αξίζει να αναφερθεί είναι το Σύστημα Διαχείρισης ΜΕΘ/ΜΕΝΝ, όπου βέβαια το αίτημα υποβάλλεται από τον ιατρό, πρόσθεσε η ομιλήτρια. Τέλος, ο Φάκελος Ασφάλισης Υγείας δεν αποτελεί νέα εφαρμογή, καθώς προϋπήρχε, ωστόσο στις συνθήκες της πανδημίας, ο ρόλος του ενισχύθηκε και έγινε πιο διαδραστικός. Ο ασφαλισμένος έχει με αυτή την εφαρμογή τη δυνατότητα όχι μόνο να ενημερώνεται για το σύνολο των παροχών που έχει δεχθεί από τον ΕΟΠΥΥ, αλλά και να υποβάλλει αίτημα αποζημίωσης και δήλωση εναντίωσης.
Η πανδημία οδήγησε σε εγρήγορση, ανέφερε κλείνοντας την ομιλία της η κ. Γεωργακοπούλου. Μπήκαμε στην ψηφιακή εποχή και πιστεύουμε πως ό,τι πετύχαμε μπορεί να αποτελέσει μια σταθερή βάση για το μέλλον, καθώς ο δημόσιος τομέας επέδειξε αμεσότητα και αποτελεσματικότητα στην παροχή λύσεων και πλέον παρατηρείται συνεχής αύξηση των ηλεκτρονικών υπηρεσιών από τους πολίτες.
Στη συνέχεια, η κ. Χριστίνα Παπανικολάου, Βιοπαθολόγος, π. Γενική Γραμματέας Δημόσιας Υγείας, αναφέρθηκε στο «Θεσμικό πλαίσιο τηλεφροντίδας στην Ελλάδα», το οποίο υπογράμμισε από την αρχή της ομιλίας της πως είναι πολύ φτωχό, έως ανύπαρκτο, σε σύγκριση με άλλες ευρωπαϊκές χώρες.
Δίνοντας τον ορισμό του Π.Ο.Υ. για την τηλεϊατρική, ανέφερε πως περιλαμβάνει την παρακολούθηση, την εκπαίδευση, την παρέμβαση, τη συμβουλευτική, αλλά και τη συνεργασία μεταξύ επιστημόνων υγείας (tele-expertise).
Υπάρχει ένα γενικό Ευρωπαϊκό Νομικό Πλαίσιο, συνέχισε η ομιλήτρια, για την ηλεκτρονική υγεία και την τηλεϊατρική, που περιλαμβάνει σχετικές Οδηγίες, μεταξύ των οποίων αξίζει να σημειωθεί ότι υπάρχει και μία Οδηγία για τα ιατροτεχνολογικά προϊόντα και πρότυπα για την κυκλοφορία των προϊόντων αυτών στην αγορά.
Μία ασάφεια που έχει το ευρωπαϊκό πλαίσιο, επισήμανε, αφορά στην αποζημίωση στη διασυνοριακή παροχή ψηφιακών υπηρεσιών υγείας, όπου η αποζημίωση της τηλεϊατρικής εμπίπτει στη δικαιοδοσία των κρατών-μελών.
Παρουσιάζοντας δύο χαρακτηριστικά ευρωπαϊκά παραδείγματα από τη Γαλλία και τη Γερμανία που μπορούν να φανούν χρήσιμα για την ανάπτυξη θεσμικού πλαισίου στη χώρα μας, η κ. Παπανικολάου ανέφερε πως στη Γαλλία η τηλεϊατρική αποζημιώνεται πλήρως από την κρατική κοινωνική ασφάλιση, κάτι που η μεγάλη πλειονότητα των Γάλλων γνωρίζει. Η τηλε-συμβουλευτική και η τηλε-συνεργασία μεταξύ επιστημόνων υγείας αποζημιώνονται πλήρως, με τα ίδια ποσά της επίσκεψης με φυσική παρουσία, πρόσθεσε.
Στη Γερμανία, όπου οι ασφαλιστικοί πάροχοι είναι πολλοί, οι ψηφιακές εφαρμογές αποζημιώνονται υπό συγκεκριμένες υποχρεωτικές προϋποθέσεις, συνέχισε η ομιλήτρια, επισημαίνοντας ότι η χώρα διαθέτει επίσημο Μητρώο των ψηφιακών εφαρμογών υγείας.
Η ελληνική νομοθεσία, από την άλλη, υπογράμμισε η κ. Παπανικολάου, είναι σχεδόν ανύπαρκτη, καθώς περιορίζεται σε 2 άρθρα ενός Νόμου του 2011 και 1 άρθρο ενός Νόμου του 2019 (εντός πανδημίας). Κάποια νοσοκομεία, πρόσθεσε, προβλέπουν τη λειτουργία μονάδας τηλεϊατρικής, με τρόπο ωστόσο εντελώς ασαφή, ενώ και ο Κώδικας Ιατρικής Δεοντολογίας είναι πλήρως παρωχημένος.
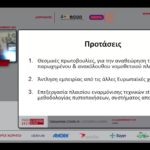
Συνοψίζοντας, συνέχισε, το ισχύον πλαίσιο είναι παρωχημένο, έως και εχθρικό, για την ανάπτυξη εφαρμογών και την ψηφιακή μετάβαση στον υγειονομικό τομέα, οι ευθύνες είναι πολιτικές, αλλά ευθύνες έχουν και οι ίδιοι οι ιατροί. Χωρίς θεσμικό πλαίσιο δεν μπορούμε να προχωρήσουμε όμως, τόνισε η κ. Παπανικολάου. Δεν αρκεί να φτιάχνουμε εφαρμογές, ανέφερε ολοκληρώνοντας την ομιλία της, απαιτούνται και θεσμικές πρωτοβουλίες για την αναθεώρηση του νομοθετικού πλαισίου και υπάρχουν καλά παραδείγματα στην Ευρώπη απ’ όπου μπορούμε να αντλήσουμε εμπειρίες.
Οι τοποθετήσεις των ομιλητών ολοκληρώθηκαν με την εισήγηση του κ. Ηλία Κοντούδη, Head Market Access στην Bayer Hellas, «Παρουσίαση περιπτώσεων από το μέλλον».
Με τη μείωση του κόστους υπολογιστικής ισχύος, τη δυνατότητα αποθήκευσης δεδομένων που διαθέτουμε και τη χρήση ευρυζωνικών υπηρεσιών και λοιπών επιμέρους τεχνολογιών, φαίνεται ότι το μέλλον βρίσκεται πολύ πιο κοντά από όσο νομίζουμε, ξεκίνησε την ομιλία του ο κ. Κοντούδης. Οι εξελίξεις φυσικά επιταχύνθηκαν λόγω της πανδημίας, συνέχισε, και σήμερα μελέτες δείχνουν σημαντικά αυξημένη χρήση της τηλεϊατρικής και μια μεγάλη έκρηξη στην ανάπτυξη ψηφιακών εφαρμογών.
Πλέον, περνάμε από την τηλεϊατρική στην τηλεφροντίδα, παρατήρησε, παρουσιάζοντας τους 4 πυλώνες του οικοσυστήματος των ψηφιακών υπηρεσιών υγείας: το σημείο της πορείας του ασθενή στο οποίο βρίσκεται (πρόληψη, διαγνωστικός έλεγχος θεραπεία, παρακολούθηση), την επικοινωνία και αλληλεπίδραση με τον ιατρό, την υποστήριξη με ιατρικές συσκευές που τροφοδοτούν τις εφαρμογές με πληροφορίες και τη διαλειτουργικότητα των δεδομένων που συλλέγονται.
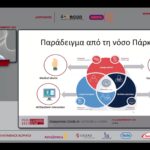
Με τις δυνατότητες που προσφέρουν τα νέα εργαλεία που αναπτύσσονται, δεν μιλάμε πλέον για ψηφιακές εφαρμογές υγείας, αλλά για ψηφιακές υπηρεσίες υγείας, επισήμανε ο κ. Κοντούδης. Οι ψηφιακές υπηρεσίες παρουσιάζουν διαφορές ανά θεραπευτική κατηγορία, συνέχισε, φέρνοντας ως παράδειγμα το ψηφιακό εργαλείο για ασθενείς με Πάρκινσον, όπου η συσκευή καταγράφει τις πληροφορίες του ασθενή, συλλέγει δεδομένα για τον ιατρό και παρέχει τη δυνατότητα επικοινωνίας μεταξύ τους, επιτρέποντας κατ’ αυτόν τον τρόπο στον ιατρό να λαμβάνει εξατομικευμένες αποφάσεις για τους ασθενείς του.
Ο ΑΗΦΥ απευθύνεται στο ευρύ φάσμα του πληθυσμού, αλλά δεν συλλέγει το πλήθος δεδομένων που συλλέγουν οι ψηφιακές υπηρεσίες υγείας, τόνισε ο ομιλητής, ενώ επιπλέον οι ψηφιακές υπηρεσίες υγείας επιτρέπουν τη διαλειτουργικότητα μεταξύ των θεραπόντων ιατρών σε ασθενείς με συννοσηρότητες. Το ιδανικό βέβαια, συμπλήρωσε, θα ήταν να έχουμε διαλειτουργικότητα μεταξύ ψηφιακών υπηρεσιών και ΑΗΦΥ, καθώς υπάρχει πληθώρα πληροφοριών που μπορούν να αξιοποιηθούν.
Αν και ακόμη υπάρχουν αρκετά κενά που πρέπει να συμπληρωθούν, η αξία των υπηρεσιών αυτών είναι πολλαπλασιαστική τόσο για τον ασθενή όσο και για το σύστημα υγείας, παρατήρησε ο ομιλητής. Είναι αναγκαίο, ασφαλώς, να παράσχουμε και τα απαραίτητα εφόδια για την ενσωμάτωση των ψηφιακών λύσεων στο σύστημα υγείας, τα οποία από κοινωνικής πλευράς είναι η ψηφιακή εγγραμματοσύνη, η εγγραμματοσύνη υγείας και η ισότητα στην πρόσβαση, ενώ από πολιτικής πλευράς το νομοθετικό πλαίσιο και το πλαίσιο αποζημίωσης και ένταξης των υπηρεσιών στο σύστημα υγείας, επισήμανε ολοκληρώνοντας την τοποθέτησή του ο κ. Κοντούδης.